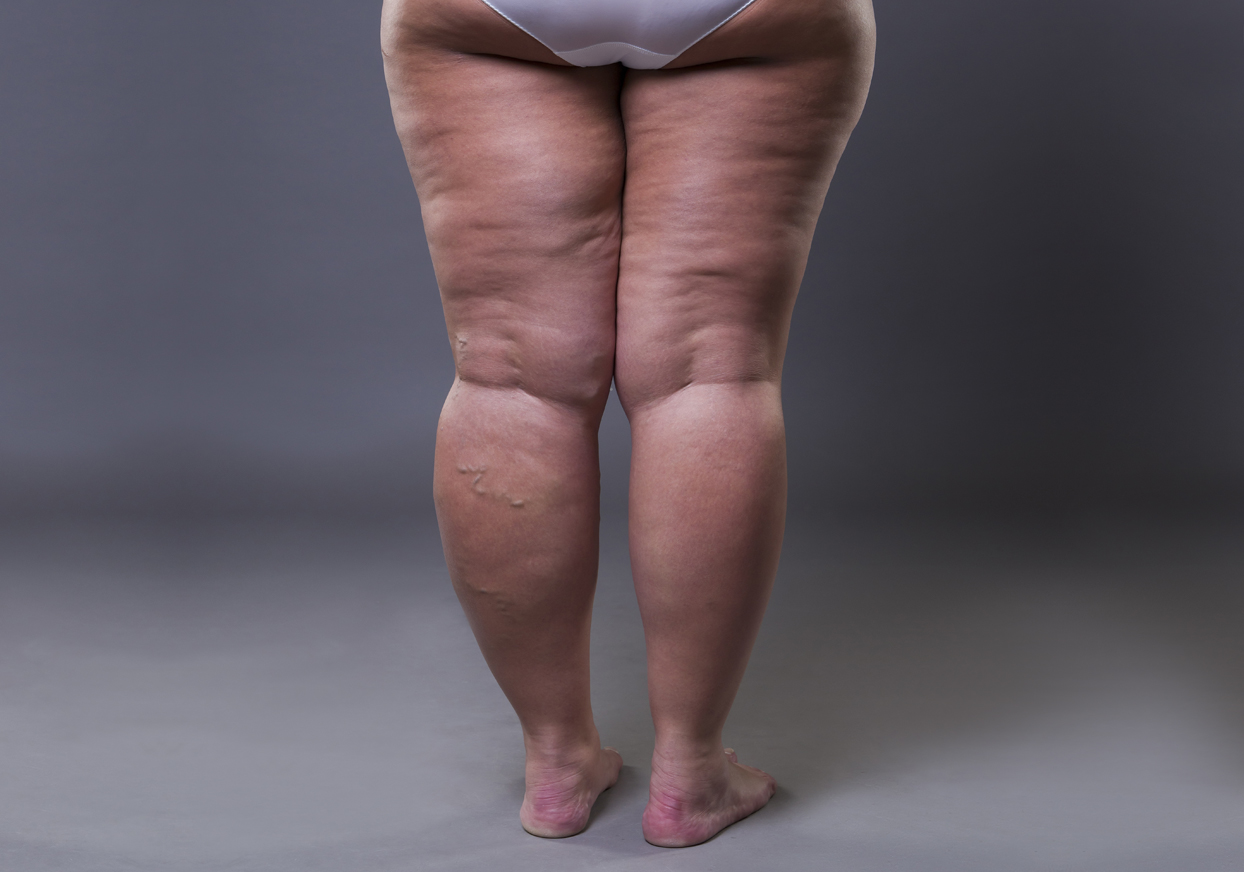
Beim Lipödem handelt es sich um eine schmerzhafte, vermutlich angeborene Fettverteilungsstörung. Diese in der Regel chronische Krankheit tritt besonders bei Frauen und Mädchen im Bereich der Extremitäten und im Rumpfbereich auf. Männer sind nur in den seltensten Fällen betroffen.
Die Erkrankung geht – meist in der zweiten Tageshälfte – mit unklaren Schmerzen einher (Lipohyperplasia dolorosa). An den Beinen werden sogenannte orthostatische Ödeme deutlich sichtbar, die durch langanhaltende Belastungen wie dauerhaftes Stehen oder Sitzen verursacht werden. Da auch der Körperstammbereich häufig mitbetroffen ist, sprechen wir von einer systemischen Erkrankung.
Fehlen die oben genannten Anzeichen in der Anamnese der Symptomatik, sprechen wir von einer Lipohypertrophie, die in der plastischen Chirurgie aber identisch behandelt wird. Charakteristisch für beide Befunde ist, dass die Schwellungen und Fetteinlagerungen an den Beinen in Knöchelhöhe enden.
Die ersten Anzeichen für das Lipödem treten zumeist zum Ende der Pubertät auf. Die Krankheit kann aber auch in jedem anderen Lebensalter ihren Anfang nehmen.
Epidemiologischen Studien zufolge sind ca. 10% aller Frauen von Lipödem betroffen. Da diese chronische Krankheit, die nichts mit dem eigenen Gewicht zu tun hat, bis heute in ihren Ursachen weitreichend ungeklärt und eine eindeutige Diagnose daher nur sehr schwer zu stellen ist, gehen wir von einer deutlich höheren Dunkelziffer aus.
Sollten Sie befürchten, erkrankt zu sein, wenden Sie sich bitte unbedingt an einen Spezialisten, der über ausgeprägte Kenntnisse in Diagnose und Behandlung von Lipödem oder Lipohypertrophie verfügt, oder vereinbaren Sie, wenn Sie möchten, einen ersten Beratungstermin hier bei uns in Bonn.
Jahrelang wurden Patientinnen mit einer disproportionalen Relation zwischen Körperstamm und Extremitäten von ärztlicher Seite nicht ernst genommen. Obwohl diätetische Maßnahmen und aktive sportliche Betätigung keine Verbesserung des äußeren Erscheinungsbildes herbeiführten, wurde das Phänomen nicht als eigenständige, sogar angeborene, Erkrankung erkannt.
Neben dem „deformiert“ wirkenden Erscheinungsbild belastet das permanente Schweregefühl und die Hypersensibilität in Armen und Beinen die betroffenen Patientinnen schwer. Ihr Alltag muss unter schwierigsten körperlichen und seelischen Bedingungen bei permanenter Überempfindlichkeit im Bereich der Extremitäten, Schmerzen bei jeder Berührung und einer ubiquitären (permanenten) Neigung zu Hämatomen bewältigt werden. In der Kombination dieser Symptome bedeutet der unbehandelte Krankheitszustand eine erhebliche Einschränkung der Lebensqualität. Die Diagnose erschwerend kommt hinzu, dass das Lipödem sich wie ein „Chamäleon“ verhält; es zeigt verschiedenste Erscheinungsformen, unterschiedliche Ausprägungen und kann sowohl schubweise als auch progredient verlaufen. Bei manchen Patientinnen ist die gesamte Beinregion, bei anderen sind nur die Unterschenkel betroffen. Das Fett des Lipödems kann sich aber auch konzentriert im Hüft- und Oberschenkelbereich bilden. Häufig beobachtet man eine bestimmte Korrelation zwischen dem Auftreten an Bein-, Arm- und Rumpfregion; wir sprechen medizinisch daher von einer systemischen Erkrankung.
Die morphologische Einteilung unterscheidet 4 Stadien:
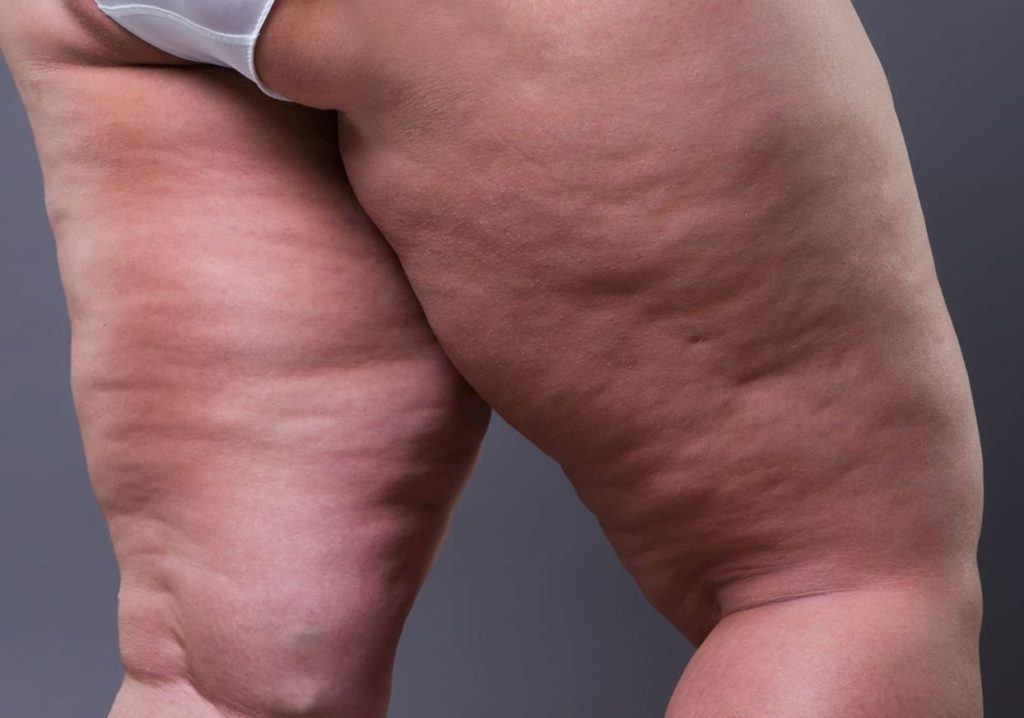
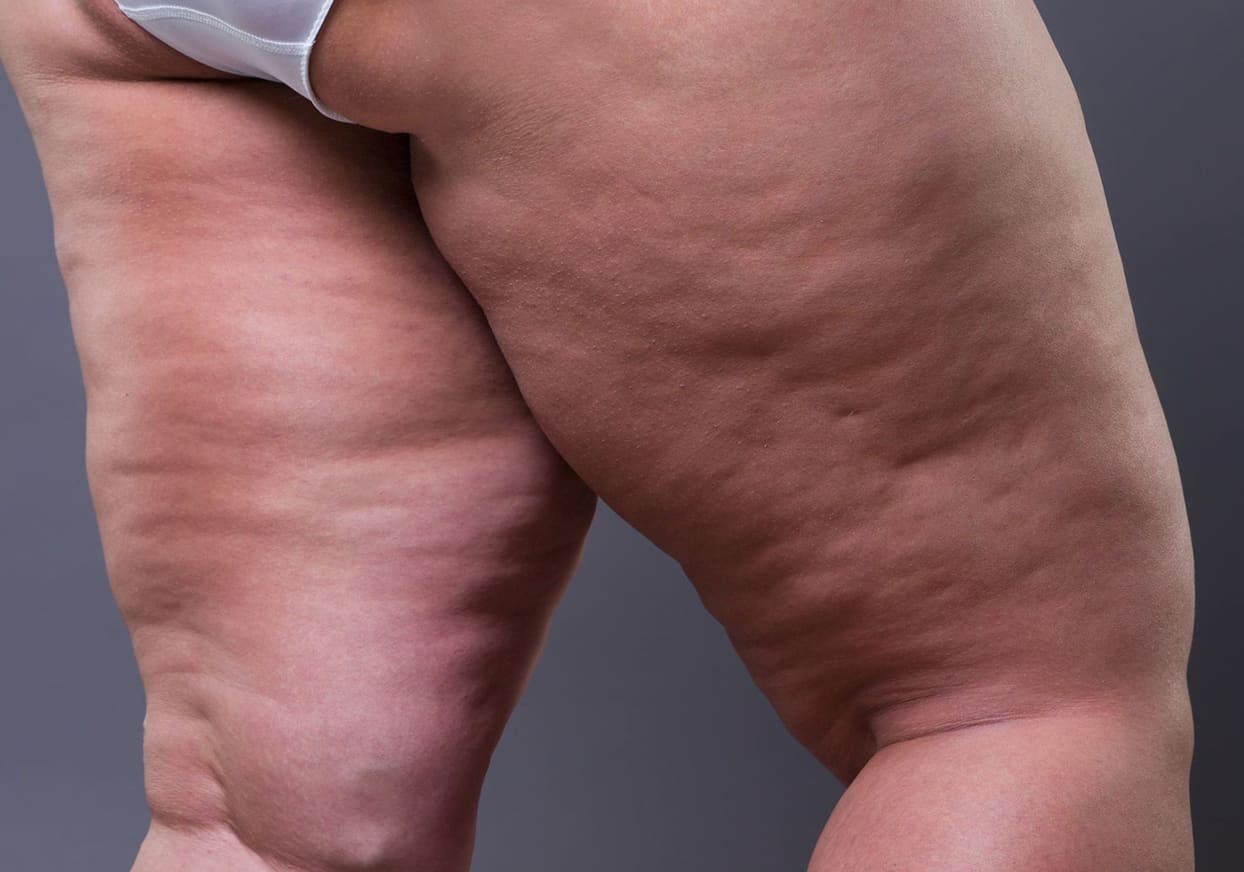
Jahrelang wurden Patientinnen mit einer disproportionalen Relation zwischen Körperstamm und Extremitäten von ärztlicher Seite nicht ernst genommen. Obwohl diätetische Maßnahmen und aktive sportliche Betätigung keine Verbesserung des äußeren Erscheinungsbildes herbeiführten, wurde das Phänomen nicht als eigenständige, sogar angeborene, Erkrankung erkannt.
Neben dem „deformiert“ wirkenden Erscheinungsbild belastet das permanente Schweregefühl und die Hypersensibilität in Armen und Beinen die betroffenen Patientinnen schwer. Ihr Alltag muss unter schwierigsten körperlichen und seelischen Bedingungen bei permanenter Überempfindlichkeit im Bereich der Extremitäten, Schmerzen bei jeder Berührung und einer ubiquitären (permanenten) Neigung zu Hämatomen bewältigt werden. In der Kombination dieser Symptome bedeutet der unbehandelte Krankheitszustand eine erhebliche Einschränkung der Lebensqualität. Die Diagnose erschwerend kommt hinzu, dass das Lipödem sich wie ein „Chamäleon“ verhält; es zeigt verschiedenste Erscheinungsformen, unterschiedliche Ausprägungen und kann sowohl schubweise als auch progredient verlaufen. Bei manchen Patientinnen ist die gesamte Beinregion, bei anderen sind nur die Unterschenkel betroffen. Das Fett des Lipödems kann sich aber auch konzentriert im Hüft- und Oberschenkelbereich bilden. Häufig beobachtet man eine bestimmte Korrelation zwischen dem Auftreten an Bein-, Arm- und Rumpfregion; wir sprechen medizinisch daher von einer systemischen Erkrankung.
Die morphologische Einteilung unterscheidet 4 Stadien:
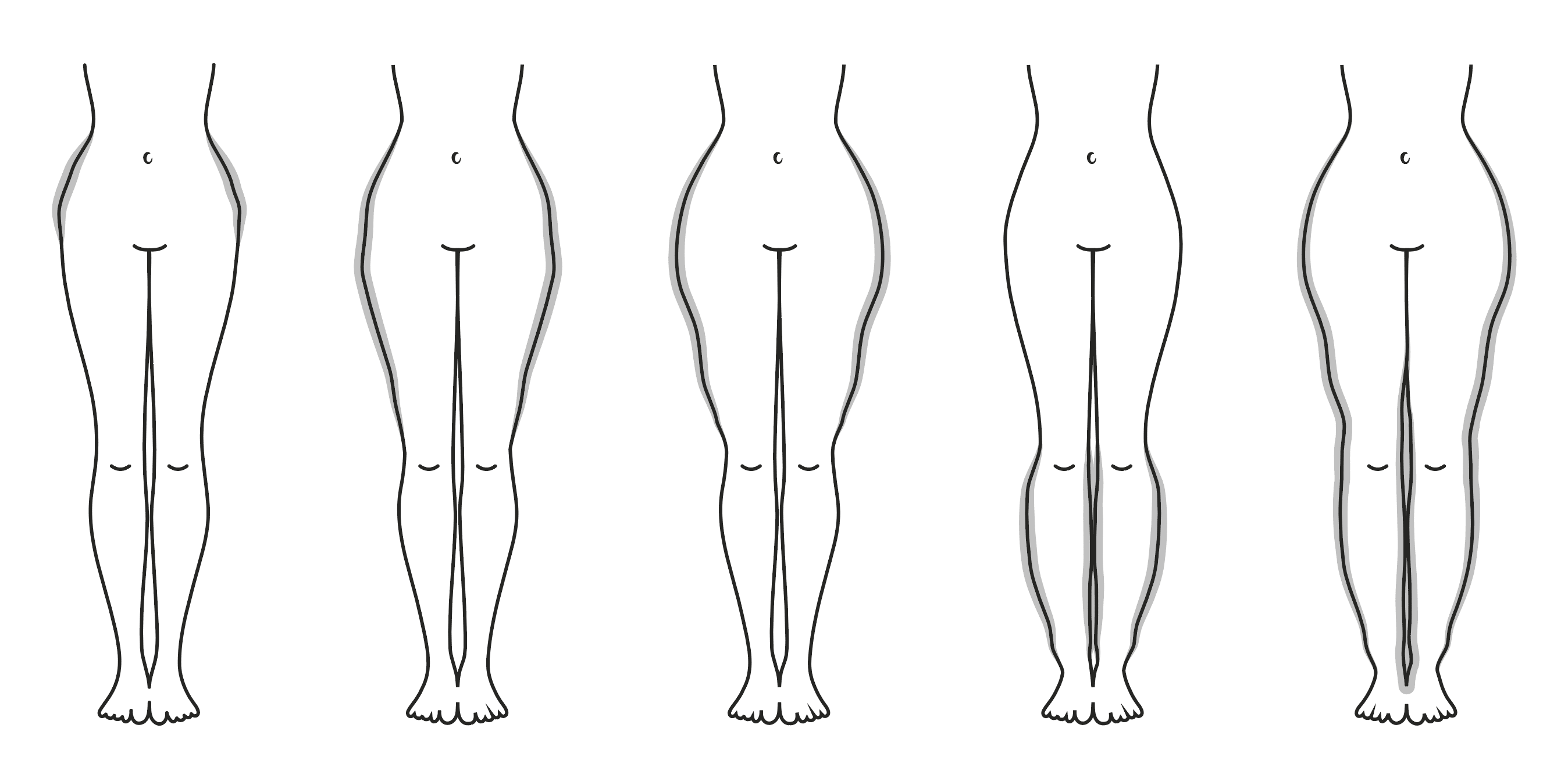
Stadium 1: Hautoberfläche erscheint glatt und gleichmäßig, aber Unterhautfettgewebe ist verdickt und weich mit kleineren Knötchen („Styroporhaut“).
Stadium 2: Hautoberfläche erscheint uneben und wellenartig, Unterhautfettgewebe ist verdickt und zunehmend verhärtet mit walnussgroßen Knoten („Matratzenhaut“).
Stadium 3: Hautoberfläche erscheint uneben, ausgeprägte Umfangsvermehrung mit überstehenden Gewebeanteilen („Wammenbildung“), Unterhautfettgewebe verdickt und verhärtet mit größeren Knoten.
Stadium 4: Kombination des Lipödems mit einem sekundären Lymphödem. Durch die unproportionierte Umfangsvermehrung kommt es in den späten Stadien häufig zu Gelenkfehlstellungen und/oder zu Gelenkverschleiß.
Einteilung nach Lokalisation:
Typ 1: Hüften
Typ 2: Hüften und Oberschenkel
Typ 3: Hüften, Ober- und Unterschenkel
Typ 4: Hüften, Ober- und Unterschenkel, Arme
Einteilung nach Region:
Untere Extremitäten: Oberschenkeltyp, Unterschenkeltyp, Ganzbeintyp
Obere Extremitäten: Oberarmtyp, Unterarmtyp, Ganzarmtyp
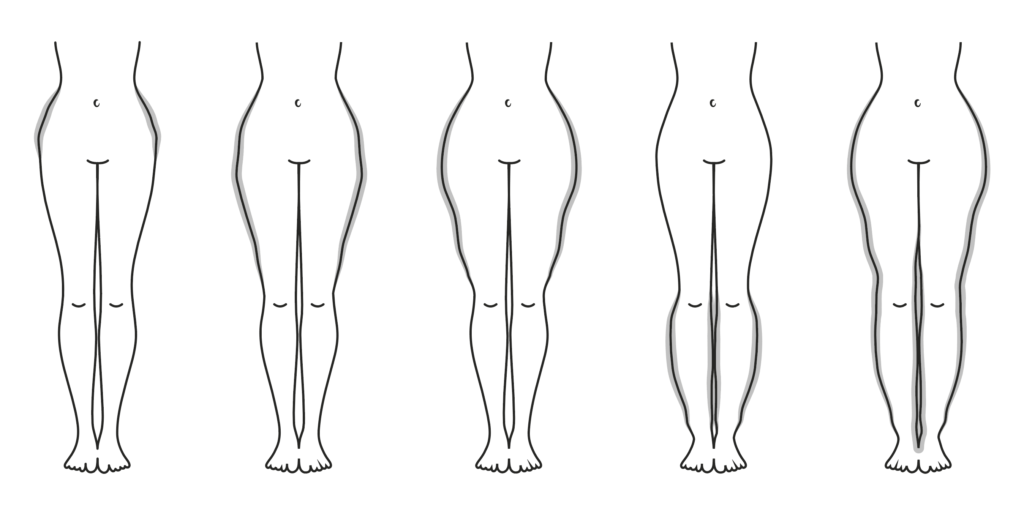
Stadium 1: Hautoberfläche erscheint glatt und gleichmäßig, aber Unterhautfettgewebe ist verdickt und weich mit kleineren Knötchen („Styroporhaut“).
Stadium 2: Hautoberfläche erscheint uneben und wellenartig, Unterhautfettgewebe ist verdickt und zunehmend verhärtet mit walnussgroßen Knoten („Matratzenhaut“).
Stadium 3: Hautoberfläche erscheint uneben, ausgeprägte Umfangsvermehrung mit überstehenden Gewebeanteilen („Wammenbildung“), Unterhautfettgewebe verdickt und verhärtet mit größeren Knoten.
Stadium 4: Kombination des Lipödems mit einem sekundären Lymphödem. Durch die unproportionierte Umfangsvermehrung kommt es in den späten Stadien häufig zu Gelenkfehlstellungen und/oder zu Gelenkverschleiß.
Einteilung nach Lokalisation:
Typ 1: Hüften
Typ 2: Hüften und Oberschenkel
Typ 3: Hüften, Ober- und Unterschenkel
Typ 4: Hüften, Ober- und Unterschenkel, Arme
Einteilung nach Region:
Untere Extremitäten: Oberschenkeltyp, Unterschenkeltyp, Ganzbeintyp
Obere Extremitäten: Oberarmtyp, Unterarmtyp, Ganzarmtyp


Leider ist die Ursache dafür, warum Patientinnen am Lipödem erkranken, bis heute wissenschaftlich nicht geklärt. Wir wissen, dass es offenbar eine genetische Komponente für die Symptomatik gibt und dass fast ausschließlich Frauen vom Lipödem betroffen sind. Alles andere ist derzeit Gegenstand der Forschung. In einigen Jahren wissen wir hoffentlich mehr.
Aufgrund der noch nicht ausreichend erforschten Komplexität des Krankheitsbildes gibt es aber derzeit auch noch keine kausale Therapie für das Lipödem, ergo leider auch kein Versprechen auf Heilung. Kompression, das Einhalten eines gesunden und sportlichen Lebensstils und – in letzter Konsequenz – die Liposuktion können helfen, die Krankheit zu kontrollieren. Bedauerlich, aber wahr: Effektiv können wir nichts nachhaltig heilen, dessen Ursache wir nicht kennen. Was wir aber wissen und von unseren Patientinnen stets als Rückmeldung erhalten, ist: Dass die meisten von ihnen nach langer, frustrierender konservativer Therapie durch eine Operation endlich eine deutliche Linderung der Beschwerden empfinden. Wie auch in den ärztlichen Leitlinien der Lipödem-Behandlung empfohlen, sollte man also so früh wie möglich operieren (vorzugsweise im Stadium I-II), um eine suffiziente Hautretraktion zu erreichen. Dabei sollten Sie unbedingt darauf achten, dass Sie den Eingriff von einem erfahrenen Facharzt für Plastische und Ästhetische Chirurgie ausführen lassen. Nur ein entsprechend qualifizierter Spezialist hat im Rahmen seiner langjährigen spezifischen Ausbildung das erforderliche manuelle und technische Geschick trainiert und besitzt ein ästhetisch entsprechend geschultes Auge für das optimale Resultat einer Lipödem-OP.




Fettabsaugungen lassen sich auf viele verschiedene Arten durchführen. Zwei Verfahren werden besonders häufig angewandt: Die Wasserstrahl-Assistierte Methode (WAL) und die Power-Assistierte Liposuktion (PAL), einem besonders schonenden, aber effektiven, vibrationsgestützten Verfahren. Beide Verfahren haben Vor- und Nachteile.
Als einer der wenigen Operateure in Deutschland verfügt Dr. Jorjani über sehr hohe Erfahrungswerte in beiden Operationsformen und erläutert Ihnen im persönlichen Gespräch gerne die Unterschiede zwischen den Methoden.
Dr. Jorjani ist insgesamt hochspezialisiert auf die Plastische Lipödem-Chirurgie. Schon seit vielen Jahren weist er mit vierstelligen Operationszahlen (ca. 500 OPs pro Jahr) eine enorme chirurgische Erfahrung für alle Körperregionen auf.
„Ich lege, neben der medizinischen Notwendigkeit, so viel krankes Fettgewebe zu entfernen wie nur irgend möglich, sehr hohen Wert auf das ästhetische Endergebnis. Ich weiß, dass jede Frau, die zu mir in die Behandlung kommt, sich für die Zeit nach den operativen Eingriffen nicht nur nach Schmerzfreiheit sehnt, sondern sich natürlich auch eine deutliche Verbesserung ihrer Körperkontur wünscht. Diesem berechtigten Wunsch – und Anspruch – möchten wir mit all unserem Können in jedem individuellen Fall gerecht werden.“


Fettabsaugungen lassen sich auf viele verschiedene Arten durchführen. Zwei Verfahren werden besonders häufig angewandt: Die Wasserstrahl-Assistierte Methode (WAL) und die Power-Assistierte Liposuktion (PAL), einem besonders schonenden, aber effektiven, vibrationsgestützten Verfahren. Beide Verfahren haben Vor- und Nachteile.
Als einer der wenigen Operateure in Deutschland verfügt Dr. Jorjani über sehr hohe Erfahrungswerte in beiden Operationsformen und erläutert Ihnen im persönlichen Gespräch gerne die Unterschiede zwischen den Methoden.
Dr. Jorjani ist insgesamt hochspezialisiert auf die Plastische Lipödem-Chirurgie. Schon seit vielen Jahren weist er mit vierstelligen Operationszahlen (ca. 500 OPs pro Jahr) eine enorme chirurgische Erfahrung für alle Körperregionen auf.
„Ich lege, neben der medizinischen Notwendigkeit, so viel krankes Fettgewebe zu entfernen wie nur irgend möglich, sehr hohen Wert auf das ästhetische Endergebnis. Ich weiß, dass jede Frau, die zu mir in die Behandlung kommt, sich für die Zeit nach den operativen Eingriffen nicht nur nach Schmerzfreiheit sehnt, sondern sich natürlich auch eine deutliche Verbesserung ihrer Körperkontur wünscht. Diesem berechtigten Wunsch – und Anspruch – möchten wir mit all unserem Können in jedem individuellen Fall gerecht werden.“
Das BODYTITETM-Verfahren stellt für die Liposuktion eine der effektivsten und modernsten Methoden zur intraoperativen Hautstraffung dar. Durch die Verwendung bipolarer Radiofrequenz-Therapie wird die Energie direkt dahin gebracht, wo sie hinsoll – in die Haut. Die Haut wird dicker, elastischer und insgesamt straffer. Lymphbahnen, Nerven und Gefäße werden mit BodyTiteTM maximal geschont.
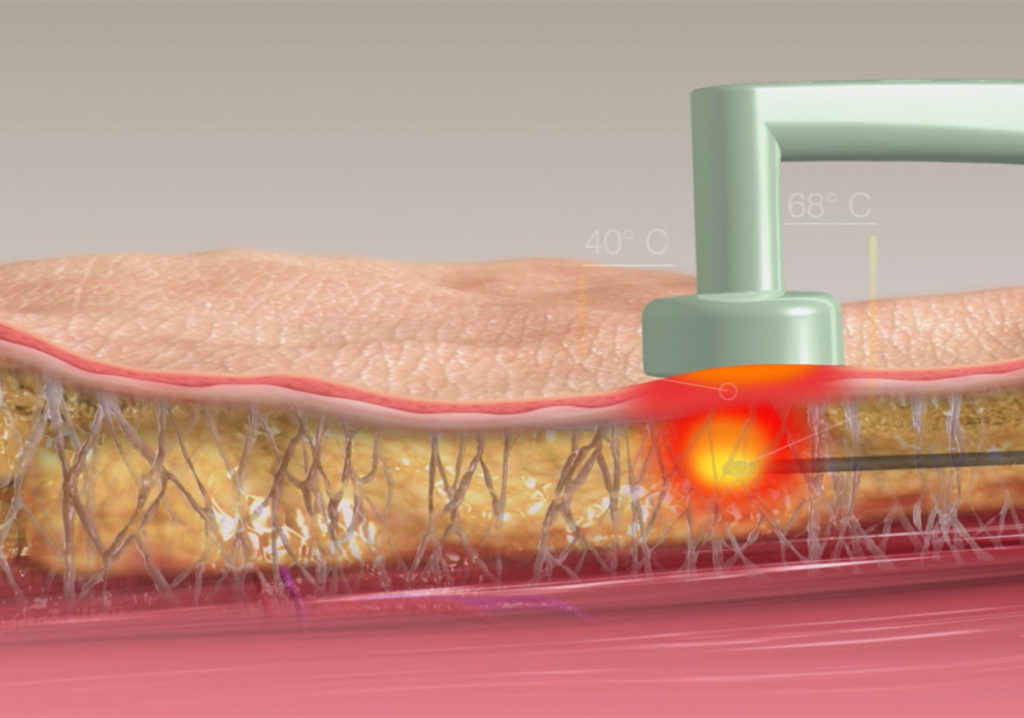

Das BODYTITETM-Verfahren stellt für die Liposuktion eine der effektivsten und modernsten Methoden zur intraoperativen Hautstraffung dar. Durch die Verwendung bipolarer Radiofrequenz-Therapie wird die Energie direkt dahin gebracht, wo sie hinsoll – in die Haut. Die Haut wird dicker, elastischer und insgesamt straffer. Lymphbahnen, Nerven und Gefäße werden mit BodyTiteTM maximal geschont.
1-3 Stunden

Tumeszenzanästhesie oder Allgemeinanästhesie

6-8 Wochen
Kompressionsbekleidung
GESELLSCHAFTSFÄHIG
Nach circa 2-3 Tagen

Der erste Schritt ist der Gang zum Phlebologen. Dieser sollte unseres Erachtens die erste Anlaufstation bei der Diagnosefindung sein, weil er andere Pathologien ausschließen und eine Differenzierung zwischen Lipödem- und Lymphödem-Komponenten durchführen kann. Außerdem untersucht er die gesamte Durchblutungssituation und die Qualität des venösen Blutabflusses. Diese Punkte sind mit ausschlaggebend für eine allumfassende Lipödem-Therapie. Beim Phlebologen beginnt meist auch schon der erste Schritt der therapeutischen Kette: Kompressionskleidung und manuelle Lymphdrainage können den Krankheitsverlauf verlangsamen und sind die optimale Vorbereitung für eine später unter Umständen notwendige operative Therapie. Wichtig: Lassen Sie sich beim Facharzt für Phlebologie alle Befunde und die Diagnose unbedingt schriftlich gebe und bringen Sie diese Unterlagen bitte zu Ihrem Erstgespräch bei uns mit.
BODYTITE ist eine der effektivsten und modernsten Methoden zur intraoperativen Hautstraffung bei Liposuktion. Mit der eingesetzten bipolaren Radiofrequenzenergie wird die Energie genau dahin gebracht, wo sie hin soll – in die Haut.
Diese wird dicker, elastischer und straffer. Lymphbahnen, Nerven und Gefäße werden bei diesem Verfahren effektiv geschont.
Mehr Informationen zum Bodytitel finden Sie unter: https://jorjani.de/bodytite/
Wir operieren derzeit an 2 Standorten:
Im Franzikus-Kankenhaus Linz am Rhein (https://www.krankenhaus-linz-remagen.de/informationen-fuer-patienten-besucher/ihre-anreise) und in der
Beethoven Klinik in Köln (https://www.beethoven-klinik-koeln.de/).
Das Franziskus-Krankenhaus Linz am Rhein ist ein öffentliches Krankenhaus mit einer eigenen Intensivstation. Die Beethoven-Klinik ist eine private Klinik ohne Intensivstation.
In beiden Häusern sind Sie medizinisch bestens aufgehoben. Im Franziskus-Krankenhaus Linz am Rhein gilt ein Gewichtslimit von 130kg, da dies die maximale Traglast der Operationstische vor Ort ist.
In der Beethoven Klinik in Köln gilt für Beinoperationen ein BMI-Limit von 32.
Relevante Nebenerkrankungen dürfen aufgrund der fehlenden Intensivkapazität nicht vorliegen.
Bitte beachten Sie, dass wir nur in den seltensten Ausnahmefällen Operationsgebiete kombinieren. Die Flanken zum Beispiel können unter Umständen mit der dorsalen Seite der Beine kombiniert werden.
Die Operation der Arme hingegen kann nicht mit dem Eingriff an den Beinen oder am Bauch kombiniert werden. Der Grund dafür liegt zum einen in der Größe des entstehenden Wundgebiets und zum anderen in der Operationsdauer. Wir therapieren jeden Bereich zu 100% – und das braucht einfach seine Zeit.
Ca. 8 Wochen vor dem Eingriff erhalten Sie von uns eine E-Mail mit allen Informationen, die Sie bezüglich der Operation und der Vor- und Nachsorge benötigen. Die E-Mail beinhaltet zusätzlich alle Unterlagen, die wir im Vorfeld von Ihnen brauchen, sowie Hinweise zur Folgekostenversicherung und zum erforderlichen Kompressionsmieder.
Mit der E-Mail erhalten Sie außerdem Ihre Rechnung, die zu 100% vor Ihrer OP zu begleichen ist.
Vor dem Eingriff werden Sie bezüglich eines anästhesiologischen Aufklärungsgesprächs und des Ablaufs der Patientenaufnahme wie folgt kontaktiert:
Handtücher werden gestellt.
Bitte informieren Sie uns / das Krankenhaus / die Klinik hierüber mindestens 14 Tage vor dem geplanten Eingriff.
Es wird ausschließlich Folgendes angeboten:
Auf Unverträglichkeiten, wie auf Laktose oder Gluten, kann, sofern wir rechtzeitig informiert werden, Rücksicht genommen werden.
Bitte bringen Sie Spezialkost, die Sie benötigen, selbst mit. Kühlschränke befinden sich entweder auf der Station oder in den Zimmern – abhängig von der Station und vom Standort Ihres Eingriffs.
Weitere Sonderwünsche können leider nicht berücksichtigt werden.
Herr Dr. Jorjani visitiert Sie in der Regel am OP-Tag und einen Tag nach der OP. An den darauffolgenden Tagen werden Sie von den diensthabenden ärztlichen Kollegen visitiert. Herr Dr. Jorjani steht im ständigen Kontakt mit den Stationen und wird kontinuierlich über alles informiert. Bei dringender Notwendigkeit werden Sie selbstverständlich täglich von Herrn Jorjani visitiert.
Rochusstraße 289 | 53123 Bonn
Tel: 0228 – 24 25 54 04
E-Mail: info@jorjani.de
International inquiries:
international@jorjani.de
Mo. | Di. | Mi. | Do.
9:00 – 13:00 Uhr
14:00 – 17:00 Uhr
Fr: 9:00 – 14:00 Uhr
Sa: Nach Vereinbarung